Tübingen
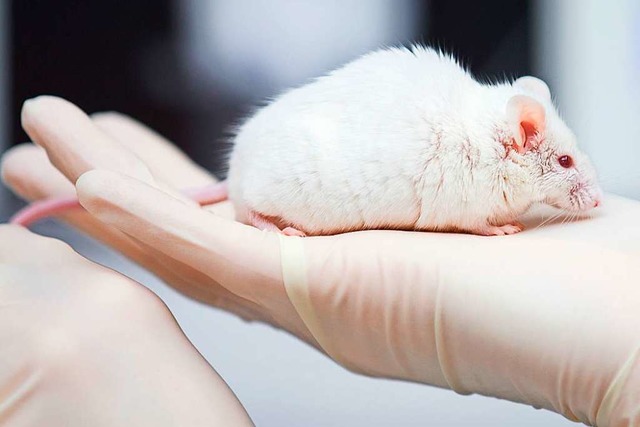
Neues Zentrum sucht Alternativen zu Tierversuchen
Versuchstieren Leid ersparen und dabei bessere Therapien anbieten - das soll ein neues Zentrum der Uni Tübingen schaffen. Die Experten setzen auf Zellkulturen und die Hilfe künstlicher Mini-Organe.
Birgit Vey (epd)
Di, 10. Mär 2020, 10:56 Uhr
Südwest
Wir benötigen Ihre Zustimmung um BotTalk anzuzeigen
Unter Umständen sammelt BotTalk personenbezogene Daten für eigene Zwecke und verarbeitet diese in einem Land mit nach EU-Standards nicht ausreichenden Datenschutzniveau.
Durch Klick auf "Akzeptieren" geben Sie Ihre Einwilligung für die Datenübermittlung, die Sie jederzeit über Cookie-Einstellungen widerrufen können.
AkzeptierenMehr Informationen