Zecken-Impfung: Fragen & Antworten
Schon an die Zecken-Impfung gedacht? Wenn nicht, dann wird es langsam Zeit, sich zumindest Gedanken zu machen. Um Ihnen die Entscheidung zu erleichtern, noch einmal die wichtigsten Fakten über die Zeckengefahr im Wald.
Wir benötigen Ihre Zustimmung um BotTalk anzuzeigen
Unter Umständen sammelt BotTalk personenbezogene Daten für eigene Zwecke und verarbeitet diese in einem Land mit nach EU-Standards nicht ausreichenden Datenschutzniveau.
Durch Klick auf "Akzeptieren" geben Sie Ihre Einwilligung für die Datenübermittlung, die Sie jederzeit über Cookie-Einstellungen widerrufen können.
AkzeptierenMehr Informationen
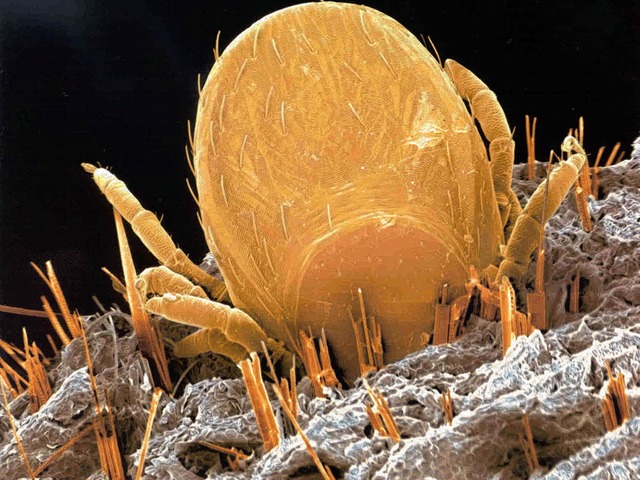
Genau weiß das keiner. Allein schon deshalb, weil noch nie jemand errechnet hat, wie wahrscheinlich es überhaupt ist, aus dem Wald eine Zecke mit nach Hause zu bringen. Da aber bei gestandenen Waldarbeitern pro Arbeitstag durchaus mehrere Zeckenstiche zusammenkommen können, ist die Gefahr nicht zu unterschätzen. Bekannt ist zudem, dass in Südbaden etwa ein bis fünf Prozent der Zecken FSME-Viren zu ihren Untermietern zählen. Da sie die Erreger in ihren Speicheldrüsen tragen, dürften die Viren fast bei jedem Stich auch sofort den menschlichen Körper entern. Demnach wäre schätzungsweise bis zu jeder zwanzigste ...